A infertilidade masculina é um tema que afeta milhões de casais ao redor do mundo e, com frequência, permanece cercado de dúvidas e estigma. Entre as causas mais desafiadoras está a azoospermia, uma condição em que não há espermatozoides detectáveis no ejaculado. Por muito tempo, esse diagnóstico foi tratado como um obstáculo intransponível para a paternidade biológica. Hoje, no entanto, técnicas como a Micro-TESE (Microdissection Testicular Sperm Extraction) oferecem uma alternativa para um grupo selecionado de pacientes, com base em critérios clínicos e avaliação especializada.
Este artigo tem como objetivo explicar, de forma clara e baseada em evidências, o que é a azoospermia, de que maneira a Micro-TESE funciona e quais são os fatores que influenciam os resultados desse procedimento.
O que é azoospermia?
A azoospermia é definida pela ausência de espermatozoides em pelo menos duas amostras de sêmen analisadas após centrifugação, de acordo com os critérios da Organização Mundial da Saúde (OMS). Estima-se que a condição esteja presente em cerca de 1% dos homens em geral e em aproximadamente 10% a 15% dos homens investigados por infertilidade, conforme dados publicados pela European Association of Urology (EAU).
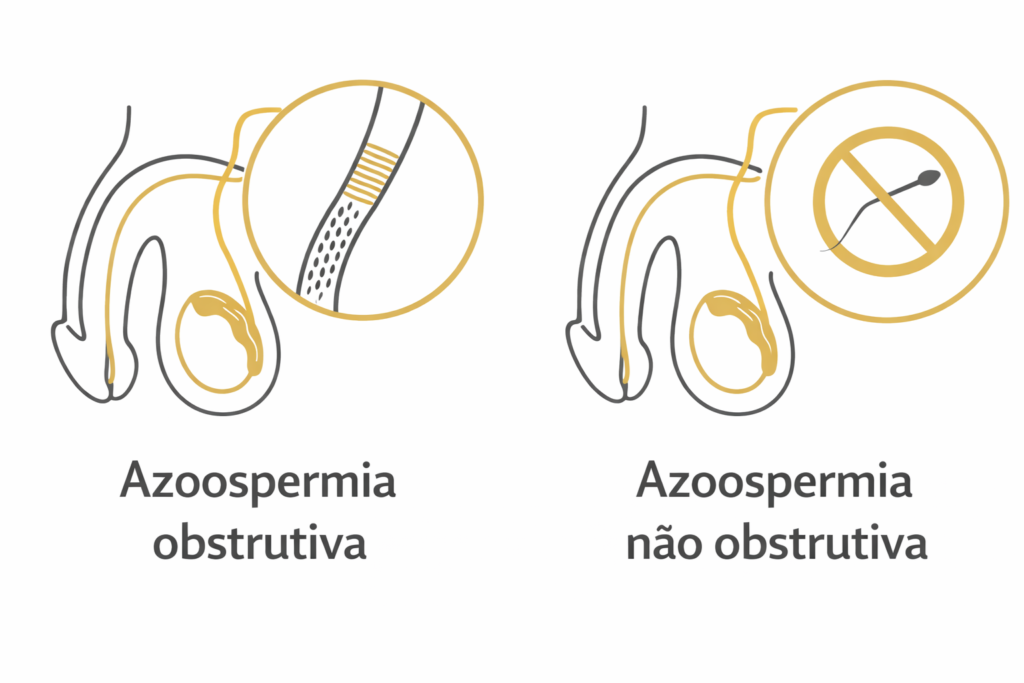
A condição é dividida em dois grandes grupos, com origens e abordagens terapêuticas distintas:
Azoospermia obstrutiva (AO)
Na azoospermia obstrutiva, a produção de espermatozoides nos testículos é normal, mas algum bloqueio no sistema de ductos (epidídimo, deferente ou ejaculatório) impede que essas células cheguem ao ejaculado. As causas mais comuns incluem:
- Vasectomia prévia
- Infecções genitais com sequela cicatricial
- Ausência congênita bilateral do ducto deferente (frequentemente associada a mutações no gene CFTR)
- Cirurgias pélvicas ou inguinais anteriores
Neste grupo, as taxas de recuperação de espermatozoides por métodos cirúrgicos são elevadas, uma vez que a produção espermática está preservada.
Azoospermia não obstrutiva (ANO)
A azoospermia não obstrutiva é considerada a forma mais grave de infertilidade masculina. Nela, o problema está na produção de espermatozoides dentro do próprio testículo. As causas mais frequentes incluem:
- Falência testicular primária (síndrome de células de Sertoli isoladas)
- Hipoespermatogênese (produção espermática reduzida)
- Parada de maturação espermática
- Síndrome de Klinefelter (cariótipo 47,XXY)
- Criptorquidia (testículo não descido) tratada tardiamente
- Quimioterapia ou radioterapia prévia
- Causas idiopáticas
Na ANO, a produção de espermatozoides pode ocorrer de forma focal e heterogênea, ou seja, apenas em pequenas regiões do testículo. Essa característica é justamente o que torna a Micro-TESE relevante nesse contexto.
A avaliação do paciente com azoospermia
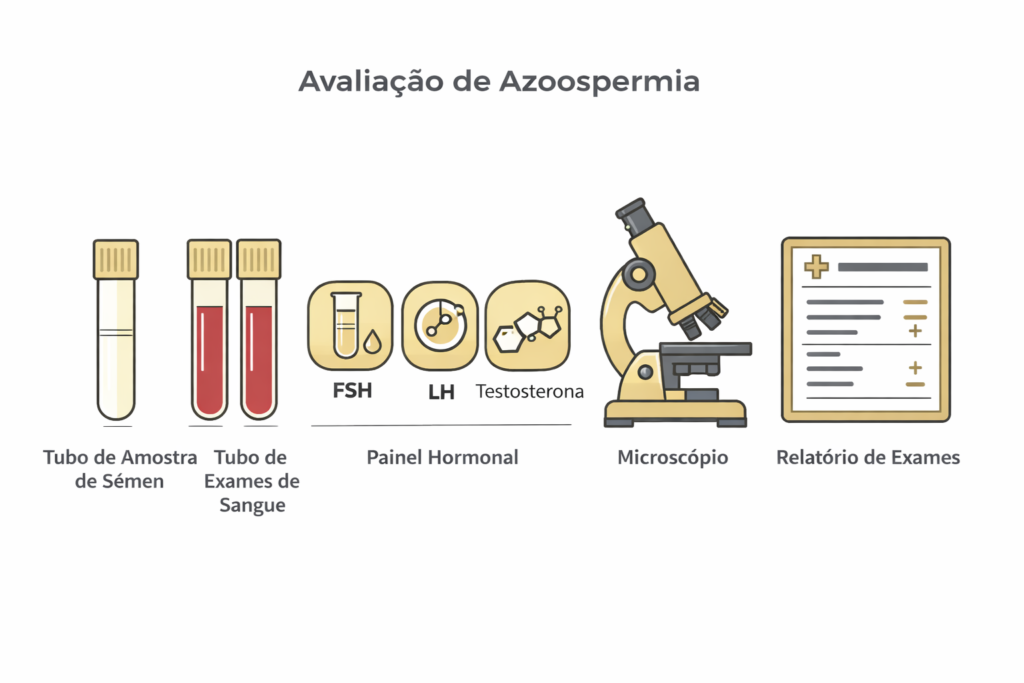
Antes de qualquer decisão terapêutica, o paciente com azoospermia deve passar por uma avaliação urológica e andrológica completa, que geralmente inclui:
- Histórico clínico e exame físico detalhado
- Espermograma com centrifugação (confirmação diagnóstica)
- Dosagem hormonal: FSH, LH, testosterona total e prolactina
- Cariótipo e análise de microdeleções do cromossomo Y (AZF)
- Ultrassonografia escrotal
- Avaliação genética quando indicada
Os níveis de FSH (hormônio folículo-estimulante) são particularmente importantes: valores muito elevados sugerem comprometimento da espermatogênese e orientam o diagnóstico de ANO. No entanto, o FSH isolado não é suficiente para determinar se há ou não espermatozoides recuperáveis — daí a importância de procedimentos cirúrgicos exploratórios como a Micro-TESE.
O que é Micro-TESE?
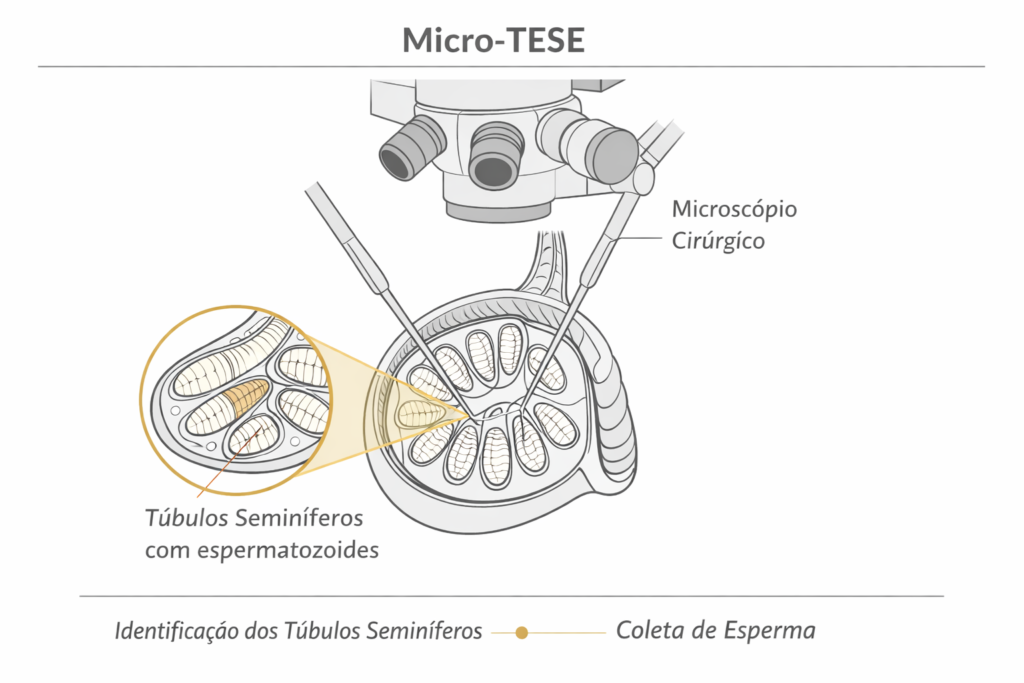
A Micro-TESE (Microdissection Testicular Sperm Extraction), ou extração microcirúrgica de espermatozoides testiculares, é uma técnica cirúrgica desenvolvida para recuperar espermatozoides diretamente do tecido testicular em pacientes com azoospermia não obstrutiva.
O procedimento foi descrito originalmente pelo urologista Dr. Peter Schlegel na Universidade Cornell, em 1999, e desde então tornou-se considerado, em diretrizes internacionais, o método preferencial de extração espermática em casos de ANO, em comparação a técnicas convencionais como a TESE (biopsia testicular convencional) e a MESA (extração de espermatozoides do epidídimo).
Como o procedimento é realizado?
A Micro-TESE é realizada sob anestesia geral ou sedação e exige o uso de microscópio cirúrgico com alto poder de ampliação (geralmente 16x a 25x). O procedimento segue as seguintes etapas principais:
- Incisão única na linha mediana escrotal, com abertura da túnica albugínea do testículo
- Exploração sistemática dos túbulos seminíferos sob magnificação microscópica
- Identificação visual de túbulos com maior diâmetro, que têm maior probabilidade de conter espermatozoides em maturação
- Coleta seletiva do material e encaminhamento para avaliação pelo embriologista em tempo real
- Fechamento cuidadoso com suturas finas para preservar a vascularização testicular
A principal vantagem em relação à TESE convencional é justamente a seletividade: ao visualizar diretamente os túbulos, o cirurgião pode identificar áreas com maior atividade espermatogênica, reduzindo a quantidade de tecido removida e, consequentemente, o risco de lesão à função hormonal testicular.
Micro-TESE versus TESE convencional: qual a diferença?
A comparação entre as técnicas é frequentemente abordada na literatura especializada. A tabela a seguir resume os principais pontos:
| Critério | TESE Convencional | Micro-TESE |
| Magnificação cirúrgica | Não utiliza microscópio | Microscópio de 16x a 25x |
| Volume de tecido removido | Maior | Significativamente menor |
| Seletividade dos túbulos | Aleatória | Dirigida por morfologia visual |
| Taxa de recuperação (ANO) | 16% a 45% (variável) | 40% a 63% (variável) |
| Risco de hipogonadismo pós-op. | Moderado | Menor (menor agressão tecidual) |
| Indicação preferencial | Casos selecionados | Azoospermia não obstrutiva |
Fonte: European Association of Urology Guidelines on Male Infertility, 2023; Schlegel PN et al., Fertility and Sterility, 1999.
Importante: as taxas de sucesso variam amplamente conforme a causa da ANO, o perfil hormonal, a genética do paciente e a experiência da equipe. Nenhum resultado pode ser garantido antecipadamente. A indicação precisa de avaliação individualizada por urologista ou andrologista.
Quais pacientes podem ser candidatos à Micro-TESE?
A indicação da Micro-TESE deve ser feita com base em avaliação clínica criteriosa. De forma geral, são considerados candidatos potenciais:
- Homens com diagnóstico confirmado de azoospermia não obstrutiva
- Pacientes com ANO secundária a causas genéticas (como síndrome de Klinefelter), após aconselhamento genético
- Homens que não apresentam resposta à estimulação hormonal prévia
- Casos em que o casal planeja realizar fertilização in vitro com ICSI (injeção intracitoplasmática de espermatozoide)
Por outro lado, é importante ressaltar que nem todos os pacientes com ANO terão espermatozoides recuperáveis, mesmo com a Micro-TESE. A presença de microdeleções na região AZFa ou AZFb completa do cromossomo Y, por exemplo, está associada a prognóstico desfavorável para recuperação espermática, segundo diretrizes da EAU.
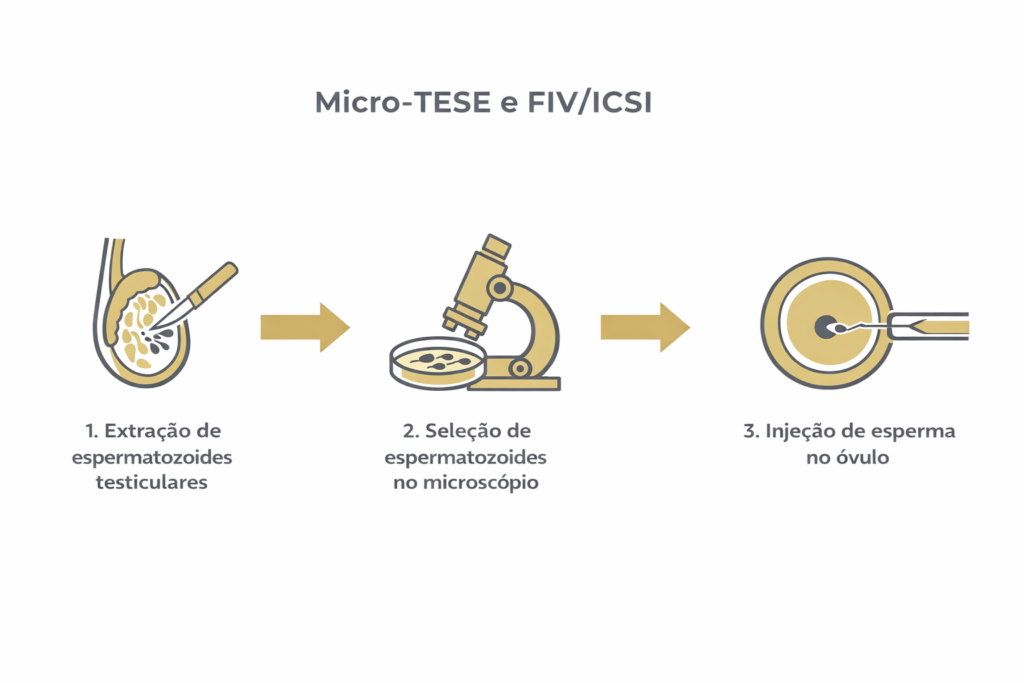
O papel da Micro-TESE na reprodução assistida
Os espermatozoides recuperados pela Micro-TESE são utilizados exclusivamente em conjunto com técnicas de reprodução assistida de alta complexidade, especialmente a ICSI (injeção intracitoplasmática de espermatozoide). Nesse procedimento, um único espermatozoide é injetado diretamente no óvulo em laboratório, o que permite contornar as barreiras da fertilização convencional.
A coordenação entre o urologista responsável pela Micro-TESE e a equipe de embriologia é fundamental: o material coletado é processado em tempo real ou criopreservado (congelado) para uso em ciclo futuro, conforme planejamento do casal e da equipe de reprodução assistida.
Recuperação e cuidados pós-procedimento
A Micro-TESE é, em geral, realizada em regime ambulatorial ou com internação de curta duração. O pós-operatório costuma incluir:
- Uso de suspensório escrotal e bolsa de gelo nas primeiras 48 horas
- Analgesia oral por alguns dias
- Restrição de esforço físico por cerca de 2 a 3 semanas
- Acompanhamento hormonal (testosterona e FSH) nos meses seguintes, para monitoramento da função testicular
Complicações graves são incomuns quando o procedimento é realizado por equipe experiente, mas podem incluir hematoma escrotal, infecção local ou, em casos raros, redução nos níveis de testosterona. Por essa razão, o seguimento urológico após o procedimento é parte indispensável do cuidado.

Considerações sobre o aconselhamento genético
Casais que enfrentam a azoospermia, em especial a de origem não obstrutiva, devem considerar o aconselhamento genético como etapa do planejamento. Alterações cromossômicas (como a síndrome de Klinefelter) e microdeleções do cromossomo Y podem ser transmitidas à prole masculina em casos de sucesso na reprodução assistida. Essa informação deve ser discutida com transparência entre o casal, o urologista e o geneticista, de modo que a decisão seja tomada com plena compreensão dos riscos envolvidos.
Conclusão
A azoospermia representa um dos desafios mais complexos no campo da infertilidade masculina, mas o avanço das técnicas cirúrgicas e da reprodução assistida abriu novas possibilidades para muitos casais. A Micro-TESE, quando indicada de forma criteriosa e realizada por equipe especializada, demonstra resultados superiores à biópsia testicular convencional na recuperação de espermatozoides em casos de azoospermia não obstrutiva, segundo as principais diretrizes internacionais.
É fundamental que o diagnóstico e o planejamento terapêutico sejam individualizados, considerando os aspectos clínicos, hormonais, genéticos e as expectativas do casal. Homens com suspeita de azoospermia devem buscar avaliação com urologista ou andrologista, que poderá conduzir a investigação adequada e discutir as opções disponíveis com base no perfil de cada paciente.
FAQ — Perguntas frequentes sobre Micro-TESE e azoospermia
Azoospermia significa infertilidade definitiva?
Não necessariamente. A azoospermia obstrutiva, por exemplo, tem altas taxas de recuperação de espermatozoides. Na azoospermia não obstrutiva, técnicas como a Micro-TESE podem encontrar espermatozoides em uma parcela dos pacientes, embora o resultado não possa ser garantido antecipadamente.
A Micro-TESE é dolorosa?
O procedimento é realizado sob anestesia geral ou sedação, portanto o paciente não sente dor durante a cirurgia. No pós-operatório, é comum algum desconforto escrotal por alguns dias, controlável com analgésicos prescritos pelo médico.
Qual a diferença entre Micro-TESE e TESE?
A principal diferença está no uso do microscópio cirúrgico na Micro-TESE, que permite identificar e selecionar os túbulos com maior probabilidade de conter espermatozoides, removendo menor quantidade de tecido e preservando melhor a função hormonal testicular.
É possível realizar a Micro-TESE em homens com síndrome de Klinefelter?
Sim, a síndrome de Klinefelter (47,XXY) não exclui automaticamente a possibilidade de recuperação de espermatozoides pela Micro-TESE. Estudos mostram taxas de sucesso variáveis neste grupo. O aconselhamento genético prévio é fortemente recomendado.
Os espermatozoides obtidos pela Micro-TESE podem ser congelados?
Sim. Os espermatozoides recuperados podem ser criopreservados (congelados) para uso em ciclos futuros de reprodução assistida, o que oferece maior flexibilidade ao planejamento do casal.





